医院开展临床营养工作的价值和意义
随着DRG支付模式的推行,降低医疗成本成为医院增加节余的内在需求。规范开展临床营养诊疗工作,对医院降本增效、从容应对DRG,以及对提高患者满意度和绩效考核取得成效等方面具有重要意义。
营养诊断提升疾病权重,增加DRG支付费用
根据DRG付费标准,患者的营养状况是DRG支付范畴的重要变量[1-2]。换句话说,“营养诊断”直接影响到疾病入组、权重变化,以及医保支付额度和医院收入。
以一例糖尿病测算,不伴有并发症或合并症权重值为0.5522,而通过营养诊断后,进入伴有严重合并症或并发症分组,权重值提升到0.7325。根据DRG付费标准计算,营养诊断后医保支付额度提升了1844.29/801.74元(三级医院/二级医院)。
表1:几种常见疾病付费权重变化
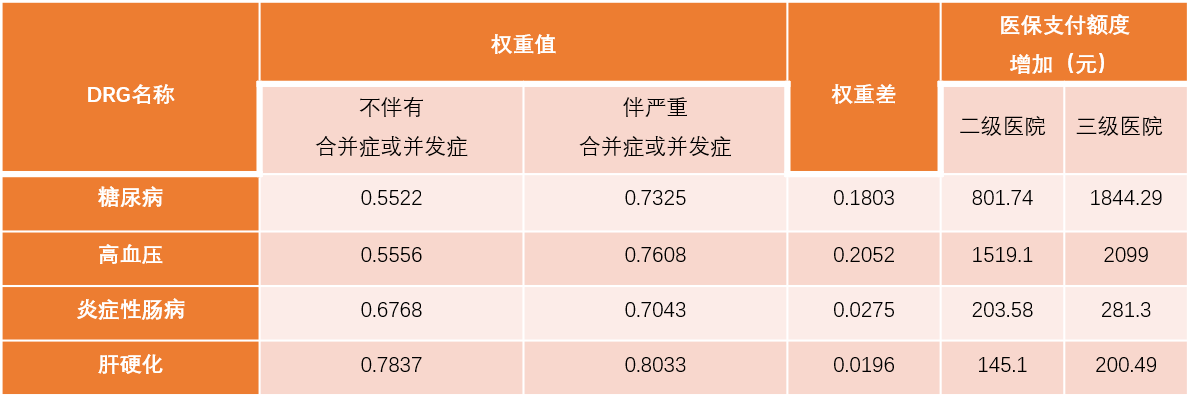
对于医院来说,增加营养诊断,则疾病权重提升,医疗补偿费用增加[1-2]。这部分费用不仅合理应得,甚至比销售特医食品本身获得的经济效益还要大。
营养治疗降低医疗成本,增加经济效益
营养不良导致对医疗资源和经济开支的需求增加[3]。根据研究数据显示:有营养诊断的患者并发症发生率是普通患者的2-6倍,死亡率平均上涨2-4倍,住院费用平均增加75%[4]。而营养干预作为一种经济、有效的治疗手段,可以平均缩短患者住院时间2-3天,减少再住院率6.7%,降低住院花费21.6%[5]。
表2:营养状态对患者临床结局的影响

由此可见,DRG支付模式下开展临床营养干预,对降低医疗成本、增加医保节余成效显著。
综上所述,医院开展临床营养工作,不仅可以增加直接的DRG支付费用,又可以降低医疗成本,是医院降本增效、从容应对DRG的有效途径。而实施临床营养干预的核心工具是特医食品。
特医食品的应用,真正保障“营养诊疗行为”和“DRG付费医保管理”形成闭环。同时,相关政策允许医院根据特医食品采购成本自主定价[6],相当于为医院额外增加了一项收入来源。
因此,DRG支付模式下,医院应当规范开展营养筛-评-诊-治一体化建设,推动特医食品和治疗膳食的规范化应用[7],同时重视医院特医食品经营的合规性。进而带动临床医生参与营养诊治的积极性,加大特医食品在临床的应用,为医院获取持久的效益增长。
特医食品加速患者康复,提高患者满意度,绩效考核取得成效
特医食品在增强临床治疗效果、促进康复、缩短住院时间、改善患者生活质量方面具有重要的临床意义[8],尤其在加速康复外科理念下,能够帮助患者尽早回归家庭与社会,降低康复的综合成本(包括医疗费用、误工费用、护理费用以及家属护理过程中的其他费用)。一定程度上,这将提升医院的医疗服务质量和患者满意度,为医院获得更多的患者信任和社会口碑,进而保持医院的竞争优势,助力绩效考核取得成效[9],最终迈向更加健康、可持续的发展之路。
特一数据作为国内首家专注于医用食品合规化运营的信息化体系建设服务商,致力于为医院提供合规的特医食品经营解决方案,助力临床营养可持续、创新发展。
上一篇:特医食品助力慢病管理





