基于多学科营养诊疗的临床营养在健康管理和疾病防治中的作用
更新时间:2022-10-21 编辑:管理员 浏览:988
临床营养的核心目的:规范应用,改善结局,患者受益。通过改善患者状况,最终改善患者的临床结局,改善成本-效果比。“健康中国”管理理念提倡把临床营养纳入到健康管理和疾病防治的全过程之中,不仅是在医院系统,也不仅是在治疗阶段,而是将营养贯穿到宣教、提高素养、预防、治疗、监测、防止复发,延续到提高生活质量、获得生命尊严等一系列过程。医学营养治疗(Medical Nutrition Therapy ,MNT)也应当扩展到医学营养管理(Medical Nutrition Management ,MNM),涵盖补充、治疗、预防、支持以及人文关怀等整体脉络体系,真正体现营养的价值。营养的价值不仅体现在治好病,还要改善营养状况,通过食物的设计给予体现人文的情怀和温度感,让病人真正通过营养获得治疗的改善和尊严的提升。这也是相比于其他学科,营养所具有的独到作用。

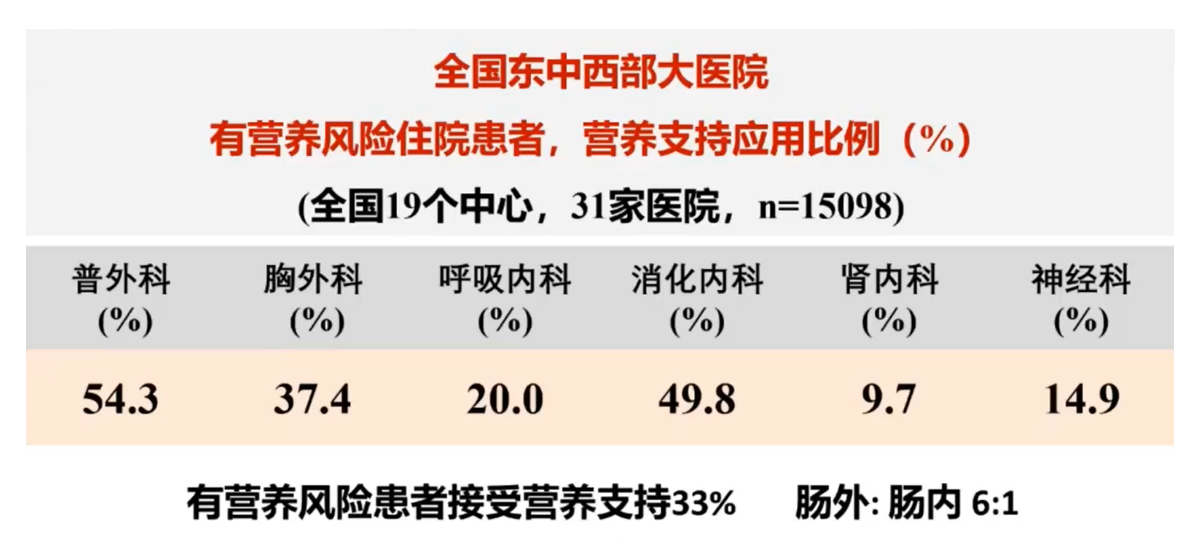
在“健康中国”战略背景下,临床营养的转型包括:从过去单纯的慢病管理,向现在的疾病防治并重转变;从特殊生理时期,向全生命周期转变;从特定疾病群体,向全人群转变;从单纯营养治疗,向整体生活方式调整转变;从单纯临床营养,向多学科营养诊疗(MNT-MDT)模式转变;从医院营养管理,向医院-社区-家庭营养管理转变;从传统营养模式,向网络化智能化营养管理模式转变。放眼全国东中西部大医院,仍很多患者没有接受到营养风险筛查,在接受营养风险筛查的患者或科室中,仍然有30%多的患者存在营养风险。而在有营养风险的患者中,接受营养支持的比例占33%,剩下2/3因为种种原因没有获得营养管理,造成临床结局变坏。
为了改变这种现状,在学科建设质控管理工作中,最重要的是建立临床营养诊疗的规范化路径,建立学科整体脉络图和诊疗目录,保证患者入院时进行营养风险筛查和营养状况评定,在此基础上,增加营养不良诊断。实际上,这也涉及到DRG核算的问题。一个合并有营养不良的患者,整体支付的费用要3-4倍于没有营养不良的同病患者。例如:同样的疾病,如果合并有营养不良是支付4万元,如果不诊断营养不良,可能只支付1万元,所以营养不良的诊断与否,以及能否做出正确的营养不良诊断并写进医院的HIS系统,最终决定了DRG付费时,能否保障结余的额度。否则患者有营养不良,但是没有做出有效的营养诊断,没有写进病历,没有进入HIS,最终患者因为营养不良增加的相应费用,是由医院或者医生来支付,而不是由患者来支付的。这一点也决定了未来临床营养在临床体系中的位置。同时,营养不良诊断需要真正的把体系纳入到临床体系,而不是仅仅停留在筛查和评定阶段。所以高度重视对营养不良的诊断,不仅是在临床营养科室进行相应的培训,还要让各科室的临床医务人员特别是主管医生充分了解到营养不良诊断的方法学和标准,开展营养干预。营养干预不能单打独斗,要基于多学科团队合作的概念上进行,营养干预之后,特别在患者出院后,要开展家庭的营养支持,真正体现营养落地的价值。
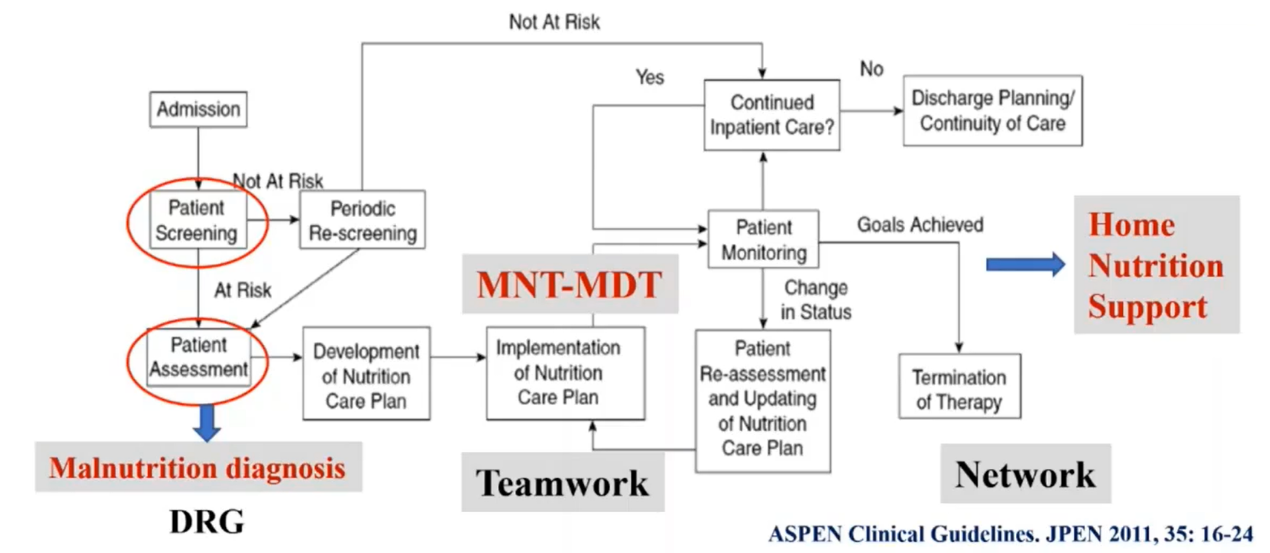
需要注意的是,无论做营养风险筛查还是营养不良诊断,都必须要遵循质控标准。为此,在全区域层面:应当建立营养风险筛查的质控标准和提升目标,同时建立营养风险筛查的“标杆医院”带动相关医院,实现大中小医院全覆盖。在医院层面:第一,应当建立营养风险筛查的统一管理小组,可以挂靠到医务处或医院相关医疗负责部门;第二,对全院医护人员进行营养风险筛查、营养不良诊断的培训,重点是对主管病房的医生和营养专科护士;第三,各医院重点病房建立营养风险筛查和营养诊断相关负责人,可以是病房的主管医生,甚至是相关临床专科的科主任、副主任。第四,根据丹麦等欧洲国家的经验,各医院可以建立自己的“疾病严重程度评分数据库”;第五,将营养风险筛查纳入HIS系统。最关键的,是要对有营养风险患者实施营养支持治疗,而不是停留在筛查阶段。最后,希望建立在疾病防控层面上,开展营养管理的第一步启动,同时从营养筛查、评定、诊断以及制定方案,再到实施方案以及家庭疗效检测和长期随访,形成一整套完整的临床营养支持治疗路径。本文根据辽宁省临床营养质量控制中心公开直播资料整理,主讲嘉宾:北京协和医院 于康教授





